Principes techniques de la ligamentoplastie du ligament croisé antérieur :
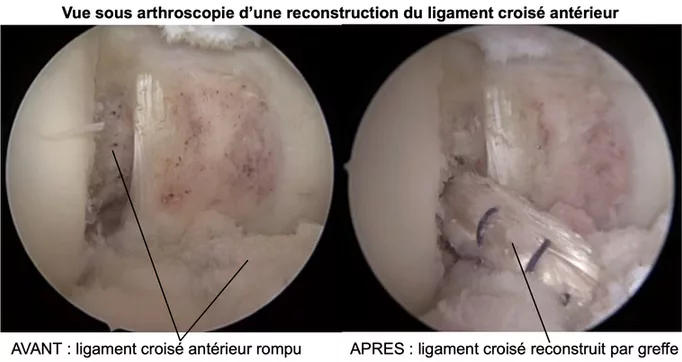
La ligamentoplastie du LCA (ligament croisé antérieur) est une greffe tendineuse, qui va remplacer le LCA rompu. Cette greffe est prélevée au niveau des tendons ischio-jambiers.
La greffe est fixée avec du matériel (vis, agrafe…) au travers de tunnels osseux, mais la transformation de la greffe en un ligament solide prend environ 6 mois. Dans un premier temps la greffe passe par une phase de fragilité, puis secondairement, elle acquiert sa résistance définitive.
La rééducation doit donc s’adapter à la solidité de la greffe
1er et 2éme mois : La fixation de la greffe du ligament croisé dépend du matériel, sans ancrage naturel osseux.
La rééducation est prudente, avec priorité à la cicatrisation, à la mobilité et au verrouillage du quadriceps. La reprise de la marche peut se faire rapidement, avec reprise de l’appui complet. L’utilisation de béquilles pour le confort peut être nécessaire les premiers temps.
3éme et 4éme mois : L’ancrage de la greffe du ligament croisé est correct encore fragile, elle est en cours de « ligamentisation ».
La rééducation va favoriser la récupération de la mobilité, de la fonction, de la gestuelle et des activités réflexes de protection. La progressive reprise de certains sports ne sollicitant pas le ligament croisé est envisagée : vélo, natation, course à pied sur tapis.
5e et 6e mois : La résistance de la greffe du ligament croisé devient performante.
La rééducation est dynamique, avec renforcement musculaire en endurance et en puissance. Un travail de la proprioception est également réalisé.
Après le 6e mois : La résistance de la greffe du ligament croisé est acquise
Après évaluation, et avec accord de votre kiné et de votre chirurgien la reprise des sports sollicitant le ligament croisé antérieur est envisagée (football, tennis, sports de combat, ski etc…). Un retour à la compétition peut nécessiter 3 à 6 mois supplémentaires.
En conclusion : La rééducation doit s’adapter à la chronologie de la cicatrisation de la greffe.
Protocole de rééducation après ligamentoplastie ligament du croisé antérieur.
La prise en charge est établie sur six mois environ et se découpe en cinq périodes.
Période 1 : cicatrisation : 3 premières semaines : de l’intervention jusqu’à l’ablation des points de suture.
Objectifs : 3 semaines sont nécessaires à l’obtention de la cicatrisation, le genou doit progressivement dégonfler et la douleur disparait. Il faut obtenir un verrouillage actif en extension et une flexion de 60° à 90°. La reprise d’appui se fait progressivement.
Moyens :
- Glacage du genou avec attelle de cryothérapie
- Marche possible avec reprise d’appui progressif, sous couvert de cannes.
- travail musculaire doux
- mobilisation douce manuelle
- massage et réveil musculaire, glaçage et physiothérapie.
- proprioception en chaîne ouverte.
- électro stimulation pour prévenir l’amyotrophie.
Période 2 : autonomie : de 3 à 6 semaines
Objectifs : de la troisième à la sixième semaine : reprise de la marche en appui complet et récupération des amplitudes articulaires. Les cannes sont progressivement abandonnées pour qu’a 45 jours le genou soit sec et indolore. Objectif de mobilité 120° en flexion et 0° en extension.
Moyens :
- Rééducation de la marche.
- Récupération de la mobilité par techniques manuelles et instrumentales.
- Activités musculaires modérées et progressives
- Renforcement musculaire par électrostimulation.
- Activités d’équilibre et de proprioception
- Balnéothérapie, Massages
- En fin de période, vélo sans résistance si amplitudes satisfaisantes, marche sur tapis roulant.
Période trois : consolidation : de 45 jours à trois mois
Objectif : récupération de la confiance du patient en son genou.
Intensification du travail musculaire. Les activités proprioceptives deviennent prioritaires ainsi que la rééducation gestuelle et les activités d’endurance. (Marche, vélo, Steps).
Moyens :
- travail en co-contraction dans différente angulation du genou. Type presse.
- Travail des ischio-jambiers en développant la puissance et la vitesse de contraction.
- Travail du quadriceps en chaine cinétique fermée et en isométrique en extension.
- Développement du contrôle neuro-musculaire et de la proprioception. Plateau instable, balancelle, trampoline.
- réentrainement cardio-vasculaire à l’effort (vélo, Steps)
- Début de footing en terrain plat et souple en fin de période.
Période 4 : réathlétisation : de 3 à 6 mois.
Objectif : des activités plus importantes peuvent être entreprises, à la fois en puissance et en endurance. Le footing est rajouté au programme de reprise d’activité dont la base reste la natation et le vélo.
Moyens :
- athlétisation des différents groupes musculaires, presse et banc de musculation.
- travail isocinétique
- Travail dynamique avec sauts et changements de direction en place.
- Poursuite du footing avec accélérations, natation type crawl avec palmes, vélo.
- Activités de réinsertion physique progressive.
Contre-indications :
- activités physiques et sportives avec pivot et contact.
Période 5 : reprise du sport : au-delà de 6 mois.
Objectif : au-delà du sixième mois la reprise des sports pivots-contacts peut s’envisager, c’est la rééducation sportive. Celle-ci peut durer plusieurs semaines à plusieurs mois suivant le sport pratiqué. La reprise de la compétition peut prendre 3 à 6 mois complementaires selon le type de sport.
Moyens :
- tests isocinétiques comparatifs
- travail musculaire intense
- réapprentissage des gestes sportifs
- en fonction du sport et du niveau pratiqué, reprise de l’entraînement spécifique.
- bilan sportif spécifique.
Conclusion
Les techniques de réparation du ligament croisé antérieur sont de plus en plus fiables. Les suites se sont accélérées et la connaissance de l’évolution de la cicatrisation de la greffe a permis de définir sa résistance mécanique et d’adapter la rééducation en fonction. Le protocole proposé est indicatif, il définit les grandes lignes du traitement et doit s’adapter à chacun en fonction de l’évolution et des recommandations du chirurgien.
